Insulinooporność najczęściej kojarzy się z zaburzeniami pracy mięśni, wątroby czy tkanki tłuszczowej. Coraz więcej badań wskazuje jednak, że również skóra aktywnie reaguje na zmiany metaboliczne zachodzące w organizmie. Pojęcie „insulinooporności skórnej” nie jest formalną jednostką chorobową, ale trafnie opisuje zjawisko, w którym skóra wykazuje nieprawidłową odpowiedź na insulinę oraz jej podwyższony poziom we krwi.
Czym jest insulinooporność?
Insulinooporność to stan, w którym komórki organizmu tracą wrażliwość na działanie insuliny. W efekcie organizm musi produkować jej więcej, aby utrzymać prawidłowy poziom glukozy we krwi. Prowadzi to do zaburzeń metabolizmu cukrów, tłuszczów i białek, a także do podwyższonego poziomu glukozy oraz wolnych kwasów tłuszczowych. Z czasem zwiększa się ryzyko rozwoju cukrzycy typu 2 oraz innych chorób metabolicznych.
Czy skóra może być objęta insulinoopornością?
Choć nie mówi się o niej jako o osobnej chorobie dermatologicznej, skóra posiada receptory insulinowe i aktywnie reaguje na zmiany hormonalne oraz metaboliczne. W sytuacji przewlekle podwyższonego poziomu insuliny dochodzi do zaburzeń funkcjonowania komórek skóry, co może manifestować się różnymi zmianami widocznymi na jej powierzchni.
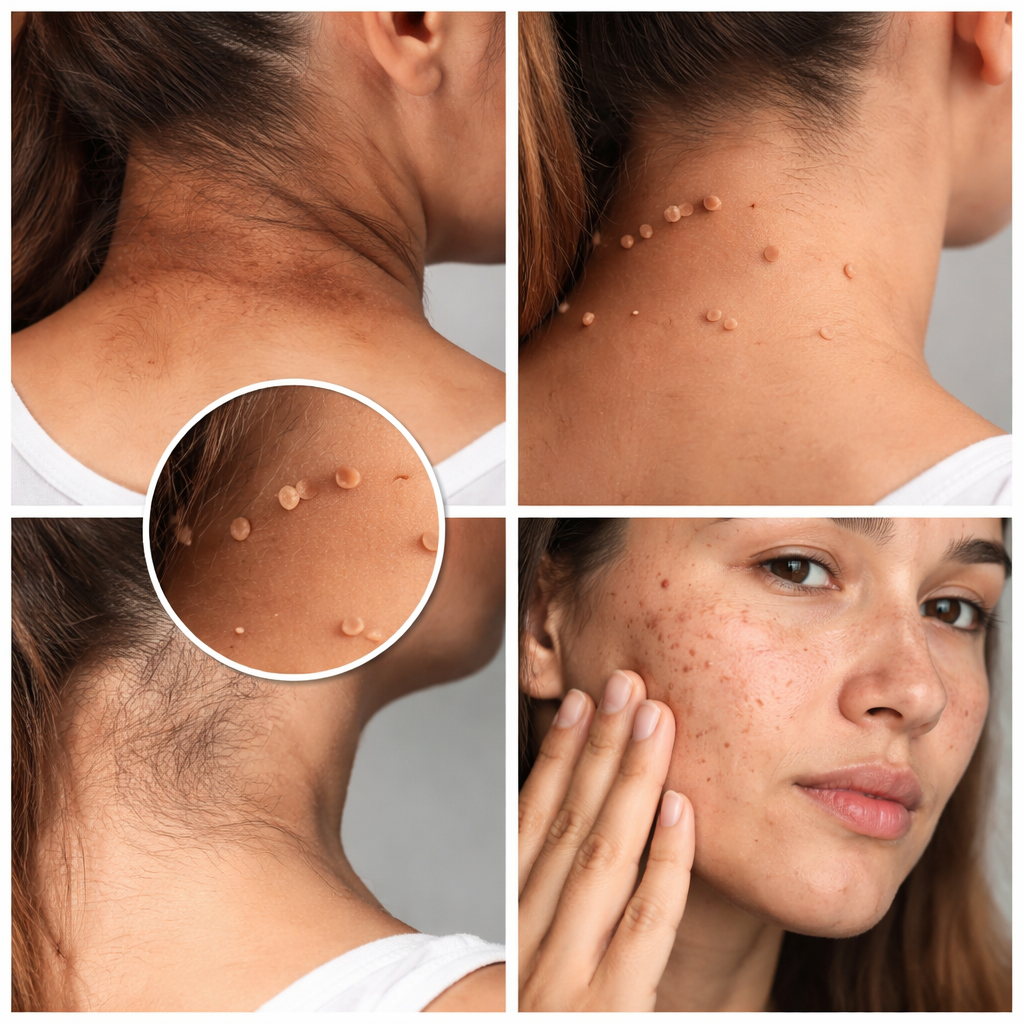
Objawy skórne związane z insulinoopornością
Zmiany skórne często są jednym z pierwszych sygnałów zaburzeń metabolicznych. Do najczęstszych objawów należą rogowacenie ciemne, które objawia się jako zgrubiałe, ciemniejsze obszary skóry, najczęściej w okolicach karku, pach czy pachwin. Często obserwuje się także włókniaki skórne, czyli drobne, miękkie narośla.
Insulinooporność może również nasilać trądzik, szczególnie u osób dorosłych, a także przyczyniać się do łysienia androgenowego oraz nadmiernego owłosienia u kobiet. Zmiany te wynikają z zaburzeń hormonalnych, zwłaszcza zwiększonego poziomu androgenów.
Warto także zwrócić uwagę na powiązania insulinooporności z chorobami skóry, takimi jak łuszczyca, trądzik odwrócony, łysienie plackowate czy bielactwo. Choć zależności te nie zawsze są bezpośrednie, coraz więcej badań wskazuje na wspólne podłoże metaboliczne i zapalne.
Mechanizm działania insuliny na skórę
Kluczową rolę odgrywa tutaj hiperinsulinemia, czyli przewlekle podwyższony poziom insuliny. Nadmiar insuliny pobudza receptory IGF-1, co prowadzi do zwiększonego namnażania komórek skóry, w tym keratynocytów i fibroblastów. Jednocześnie dochodzi do wzrostu produkcji androgenów oraz spadku poziomu SHBG, co zwiększa ilość wolnego testosteronu w organizmie.
Efektem tych procesów są zmiany skórne, nasilenie trądziku oraz zaburzenia w obrębie mieszków włosowych.
Wpływ insulinooporności na barierę skórną
Insulinooporność oraz towarzysząca jej otyłość wpływają negatywnie na funkcję bariery skórnej. Skóra staje się bardziej sucha, podatna na podrażnienia i wolniej się regeneruje. Dochodzi do zaburzeń w produkcji keratyn oraz spadku poziomu akwaporyny-3, która odpowiada za transport wody i glicerolu w skórze.
W rezultacie skóra traci swoją elastyczność i odporność, a także gorzej radzi sobie z czynnikami zewnętrznymi.
Otyłość a kondycja skóry
Otyłość, często współistniejąca z insulinoopornością, dodatkowo pogarsza stan skóry poprzez przewlekły stan zapalny oraz stres oksydacyjny. W skórze dochodzi do nacieku komórek zapalnych, co zaburza jej strukturę i funkcjonowanie.
Może to prowadzić do ścieńczenia naskórka, zaburzeń cyklu komórkowego oraz wolniejszego gojenia się ran.
Czy zmiany skórne mogą być sygnałem ostrzegawczym?
Zmiany skórne bardzo często pojawiają się wcześniej niż inne objawy metaboliczne. Rogowacenie ciemne, liczne włókniaki czy uporczywy trądzik mogą być sygnałem, że warto wykonać diagnostykę w kierunku insulinooporności.
Wczesne rozpoznanie pozwala na szybsze wdrożenie odpowiednich działań i zmniejszenie ryzyka poważniejszych chorób.
Insulinooporność a rozwój cukrzycy typu 2
Insulinooporność jest jednym z kluczowych czynników prowadzących do rozwoju cukrzycy typu 2. Występuje u większości osób z otyłością i praktycznie u wszystkich pacjentów z tą chorobą. Co istotne, może rozwijać się przez wiele lat bez wyraźnych objawów, dlatego tak ważne jest zwracanie uwagi na sygnały płynące ze skóry.
Czy leczenie insulinooporności poprawia stan skóry?
Poprawa wrażliwości na insulinę ma wyraźny wpływ na kondycję skóry. Odpowiednia dieta, aktywność fizyczna oraz leczenie farmakologiczne mogą zmniejszyć nasilenie trądziku, ograniczyć rogowacenie ciemne oraz poprawić nawilżenie i funkcję ochronną skóry.
Zmiany te często pojawiają się stosunkowo szybko, co pokazuje, jak silnie skóra jest powiązana z ogólnym stanem metabolicznym organizmu.